Diabetes e eczema podem aparecer duas doenças aparentemente sem relação aparente, mas um grupo de biólogos da Universidade de San Diego, na Califórnia descobriram o que parece ser um elo bioquímico entre os dois.
Os pesquisadores dizem que a descoberta pode explicar porque muitos diabéticos não têm uma resposta normal à lesão e sofrer sérias complicações em pequenos cortes e arranhões e por que as pessoas com eczema têm uma inflamação crônica da pele que compromete a sua função protetora.
O relatório científico aparece o 26 de março na revista Nature. Mostra a descoberta de que uma proteína que a morte celular, até agora ligada ,desempenha um papel essencial na cicatrização de feridas em tempos depois de ser testada em laboratorio. Esta proteína, denominada caspase 8, é deficiente em seres humanos com eczema, mas é produzido em quantidades excessivas, no caso de diabéticos.
A perda desta proteína, caspase 8, não só estimula a inflamação que contribui com um grande número de células destinadas a parar micróbios, impedindo-os de infectar a ferida, disse Colin Jamora, um professor assistente de Biologia na Universidade de San Diego liderou a equipe de pesquisa. Ele também estimula a produção de células estaminais que fornecem o material para ajudar a fechar a ferida. Isto é importante, porque, nas fases iniciais de uma ferida, a barreira protectora da pele é quebrada e o corpo interno é exposto a micróbios e toxinas ambientais.
A descoberta foi feita por acaso, quando Jamora, que as células -tronco progenitoras estudos de células da pele e folículos pilosos, foi perguntado por um colega, Steve Hedrick, professor de biologia na Universidade de San Diego, se ele queria examinar um rato mutante com pele invulgarmente espessa geneticamente modificado em seu laboratório. Hedrick equipamento foi removido gene epiderme necessário para a produção de caspase 8.
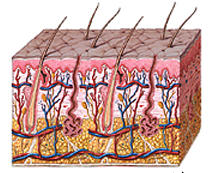
A pele é o maior órgão do corpo dos mamíferos. O ser humano adulto médio, de acordo com Jamora, tem seis quilos de pele que se estende aproximadamente quase 6 metros quadrados. Além disso, nossa pele está constantemente sendo substituída porque as células da pele têm um tempo de vida curto e são geneticamente programadas para morrer.
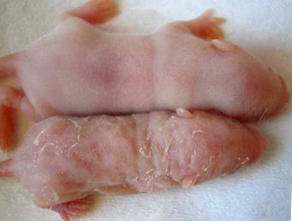
Jamora disse que inicialmente suspeitou que a razão para que a pele extremamente grossa do rato mutante foi a ausência de caspase-8 na epiderme de alguma forma interferiu com o programa de morte celular da pele, levando a uma acumulação de células da pele, que deve ser morto. Como resultado, o rato mutante tinha uma camada de epiderme que foi cinco vezes mais espessa do que o normal, criando problemas de infecções, desidratação e outros que levaram a estes ratos ter uma média de vida de apenas 15 dias.
Mas o que estava para acontecer agora não foi que as células da pele a vivia mais tempo, mas a ausência de caspase-8 foi ainda estimulando as células da pele para se dividir, que era inesperado, disse Jamora. E quando se olhar mais profundo, descobrimos que há uma inflamação na pele destes animais. Estas duas coisas levou-nos a suspeitar que a perda de caspase-8 pode conduzir a cicatrização na ausência de qualquer trauma da pele.
Para curar as feridas, os animais têm três respostas: inflamação, em que o corpo exerce i combate a infecção da ferida, a proliferação, em que as células estaminais são disparados para produzir mais células da pele para cobrir a ferida e remodelação, que amacia a pele para voltar ao normal.
Porque caspase 8 encontra-se na superfície das células da epiderme, esta apresenta um dilema para Jamora que sabia que as células estaminais responsáveis pela fase de proliferação foram mais profundamente no tecido e as células responsáveis pela luta contra a infecção em vasos sanguíneos na fase de inflamação foram maiores.
A questão era como uma proteína nas células na parte superior da pele dá o sinal para as células estaminais em tecidos profundos e células circulam no sangue para atingir a ferida, proliferem e fazem o seu trabalho ? Jamora disse. O que ele descobriu e que a perda de caspase 8 na epiderme divulga uma proteína designada por células de interleucina 1-alfa que podem viajar mais profundamente no tecido de células do sistema imunológico e causar reservas locais depositado em células estaminais pele para iniciar a proliferação. Esta proteína é conhecida como um estimulador de uma resposta inflamatória, mas esta é a primeira vez que qualquer pessoa tem demonstrado que a caspase 8 desencadeia a libertação de proteína e de como este.
A equipe de pesquisadores da Universidade de San Diego, que contribuíram para este estudo incluiu como membros Jamora laboratório, Peter Lee, Dai -Jen Lee, Carol Chan e Shih- Wei Chen em colaboração com Irene Ch'en de laboratório Steve Hedrick.
Jamora e seus colegas estão agora a estudando modelos de ratos de laboratório com diabetes, que produzem quantidades excessivas de caspase 8, para determinar se a produção artificial de caspase 8, pode restaurar a sua capacidade de curar as feridas.
Também estamos utilizando as caspases 8 murganhos como um sistema modelo para estudar o eczema para identificar agentes que contribuem para a doença e, assim, revelar novos alvos terapêuticos para o ataque de uma doença que afecta 10 a 20 por cento de crianças no mundo, Jamora disse.
O número de casos de eczema e diabéticos com complicações de cicatrização de feridas prejudicada estão aumentando e esperamos que nossos esforços atuais para compreender a regulação e a função da caspase 8 na pele para ajudar a aliviar a dor eo sofrimento de milhões de pessoas com estas doenças.
O estudo foi financiado por doações e prêmios dos Institutos Nacionais de Saúde, da Associação Americana de pele e da Fundação de Dermatologia.
Artigos relacionados com Proteína relacionada com a diabetes e eczema
 |  |  |
| Classification of Proteins | Fase de conclusão da síntese de proteínas | proteínas simples |